Детский организм очень хрупкий и подвержен многим заболеваниям. Очень часто причиной этого является недостаточное внимание к гигиене наряду с пониженным иммунитетом.

Дети любят познавать все новое, исследуя новые территории и объекты, что иногда приводит к различного рода ранениям: синякам, ссадинам, царапинам и т. д. А если эти места неправильно или недостаточно обработать, могут развиться различные болезни, связанные с патогенными и условно патогенными микроорганизмами. Одно из таких заболеваний – стрептодермия.
Что такое стрептодермия?
Стрептодермия – это гнойные заболевания инфекционного характера, вызванные заражением поверхностных слоев кожи стрептококками. Развивается после попадания стрептококков на поврежденные участки кожи.
При своевременном выявлении и правильном подходе к лечению длится менее нескольких недель. В случаях, если защитные механизмы работают плохо, а лечение недостаточно тщательное, заболевание может длиться больше месяца и вызывать осложнения.
Некоторые факторы, оказывающие негативное влияние на течение заболевания:
- Слабый иммунный ответ вследствие гипотрофии, анемия, общей интоксикации или гельминтозов;
- Отсутствие адекватного лечения поврежденный кожи;
- Частый контакт раны с водой;
- Нарушение личной гигиены, недостаточно хороший присмотр за ребенком;
- Частые переохлаждения или перегревы;
- Сопутствующие инфекции, провоцирующие обильное выделение слизи, которая раздражает кожные покровы (отиты, риниты и т.д.);
- Хронические заболевания кожи: педикулез (вши), чесотка, аллергии, дерматит и другие.
Стрептококки – это микроорганизмы, входящие в состав нормальной микрофлоры организма человека. Их относят к условно патогенным, в норме не вызывающим никаких заболеваний.
Однако, при определенных условиях (сниженный иммунитет, длительный контакт, воспалительные процессы) способны нанести немалый вред здоровью человека. В таких случаях они могут стать причиной многих заболеваний таких, как ангина, менингит, гломерулонефрит, бронхит, скарлатина, миокардит, сепсис, ревматизм и другие.
Как начинается стрептодермия у детей?
Чаще всего развивается стрептодермия у детей. Их неокрепшему иммунитету не всегда под силу бороться со стрептококком.
Есть два основных фактора приводящие к развитию этого заболевания у детей:
- Нарушение целостности кожи: раны, ссадины, порезы, царапины, укусы насекомых, а иногда микротрещины и другие малозаметные повреждения. Если рану не продезинфицировать, патогенный микроорганизм начинает быстро размножатся, что провоцирует начало заболевания;
- Стрептококк – условно патогенный микроорганизм, обитает внутри кишечника, на слизистых и на кожных покровах, проявляет свою патогенность при повреждении тканей и слабой защиты организма;
Развитие болезни протекает по следующему сценарию:
- Появляется сыпь, которая может возникать на разных частях тела, чаще всего на лице;
- Изначально сыпь являет собой маленькие пузырьки, наполненные жидкостью, со временем жидкость мутнеет, а пузырьки увеличиваются и распространяются, иногда сливаются;
- Эти пузыри называют фликтенами, после их созревания (5-7 дней) или в результате механического вскрытия на их месте образуется корочка, которые потом исчезают, иногда могут появляться пигментные пятна;
- Сыпь вызывает жуткий дискомфорт, чешется, что сказывается на поведении и настроении ребенка;
- Также возможно небольшое повышение температуры до 37.5 градусов, в запущенных случаях может повышаться значительно.
Как выглядит стрептодермия у детей?
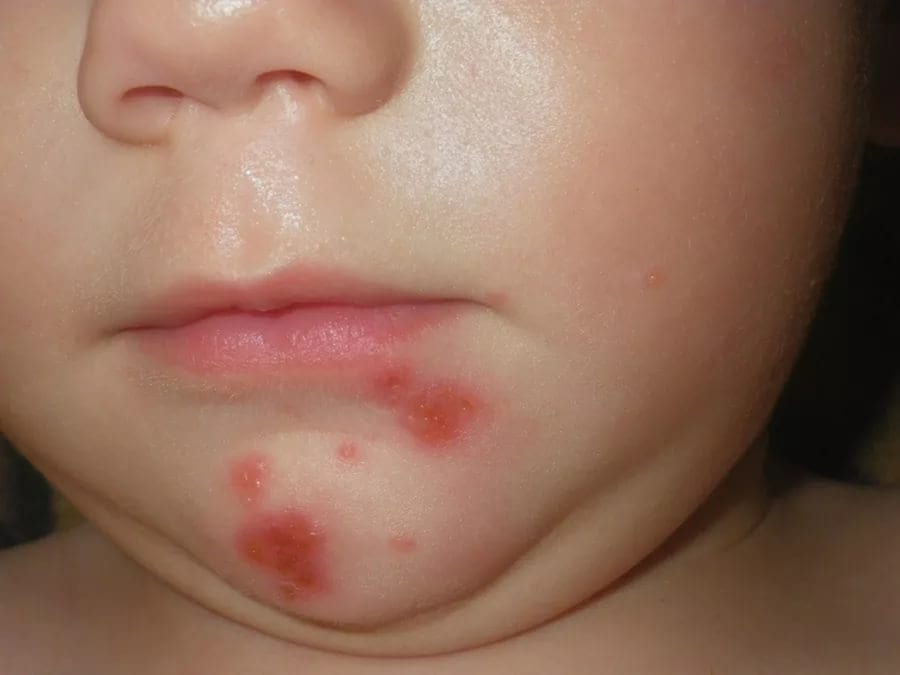
В начале заболевания на коже появляются розовые пятна, имеющие округлые очертания. А через несколько дней развиваются гнойные пузыри – фликтены. Имеют размер 2 — 5 мм, они все время увеличиваются в размерах, и в некоторых случаях могут достигать нескольких сантиметров. После созревания они лопают, место, где был пузырь, покрывается темной корочкой, а очаг распространяется.
Если не лечить, он может достигнуть больших размеров. Места поражения состоят из фликтен разных стадий и участков, покрытых темной корочкой.
Фото
Источники инфекции
Патогенная форма микроорганизма может оказаться на пораженных покровах кожи такими путями:
- С собственной кожи ребенка;
- Может присутствовать на предметах и вещах, которых касался инфицированный (одеяло, пластиковые игрушки, посуда и другие объекты);
- От человека, не болеющего, но являющегося носителем патогенного стрептококка;
- Передается от болеющего человека;
- Может находится в воде, грунте, на домашних животных и т.д.
Иногда эта болезнь может перерасти в небольшую эпидемию (в детских домах, школах и других местах скопления детей), источником заражения является больной ребенок, при контакте с другими он заражает их, а они других.
Пути передачи инфекции
Путь заражения – это механизм перемещения инфекционного возбудителя от зараженного организма.
Выделяют три основных способа передачи стрептодермии:
- Контактный – кожа больного касается раненой кожей ребенка (динамические игры или любые другие касания);
- Контактно-бытовой – использование общих предметов и любые другие объекты которых касался больной;
- Воздушно-капельный – когда возбудитель оказывается на раненых тканях через кашель или чихание. Встречается достаточно редко.
Формы и симптомы заболевания стрептодермии у детей
Рассмотрим симптомы, которые могут возникать вследствие этих заболеваний:
- Ухудшение самочувствия;
- Общая интоксикация организма;
- Болезненные ощущения в области головы;
- Незначительное подъем температуры тела (до 37.5), в тяжелых или запущенных случаях — выше;
- Тянущая или ноющая боль в суставах и мышцах;
- Тошнота, рвотные позывы, головокружение;
- Увеличение лимфатических узлов;
- Анализы крови могут ухудшиться.
То, как долго будет длиться стрептодермия, зависит от формы течения болезни, степени поражения и эффективности лечения. Обычно время лечения длится от нескольких дней до нескольких недель. Отнесение заболевания к тому или другому виду зависит от места поражения, глубины проникновения и степени повреждения кожных покровов. Выделяют несколько основных форм течения данной инфекции.
Стрептококковое импетиго
Данная форма стрептодермии является наиболее часто встречаемой и одной из самых распространённых среди детей. При этом образуются характерные воспалительные высыпания, которые имеют вид мелких пузырьков, затрагивают небольшие области на коже. Импетиго способно быстро распространятся в силу его высокой контагиозности (заразности).
Стрептококковое импетиго характерно тем, что заболевание не проникает в глубокие слои кожи. Так как защитные механизмы кожи способны сдерживать дальнейшее проникновение инфекционного агента.
Проявление:
- На коже появляются участки покраснение, свидетельствующие о начале воспалительного процесса;
- На месте покраснения образуются элементы – фликтены, внешне схожие с угревой сыпью. Заполненные жидкостью, в основном прозрачной, реже мутной или темной. Отдельный пузырек имеет размер в несколько мм;
- Через несколько дней пузырек мутнеет и лопается. Место, где он был, покрывается плотной корочкой;
- Корочка отшелушивается, кожа под ней имеет измененную пигментацию, которая со временем приходит в норму;
- Фликтены созревают не больше недели;
- Значительных изменений температуры тела и анализов обычно не наблюдается.
Воспаленный участок зудит, ребенок его расцарапывает, стрептококк попадает под ногти и на подушечки пальцев. Далее он касается руками полотенца, подушки, других объектов, своего лица либо любого другого участка тела, что способствует дальнейшему распространению и прогрессированию заболевания.
При соблюдении гигиены и качественном лечении импетиго проходит в течение одной — двух недель, при слабом – меньше месяца. Если не лечить и нарушать личную гигиену, болезнь может затянуться и привести к негативным последствиям.
Буллезное импетиго
Симптомы данной формы являются более тяжелыми и неприятными, желательно провести медицинское обследование и приступить к лечению.
Имеет следующие отличительные черты:
- Локализация: туловище и конечности;
- Пузыри большого размера — буллы (до нескольких см), однокамерные, находятся на небольшом расстоянии друг от друга, могут сливаться;
- Воспаление имеет выраженный характер, может повыситься температура и ухудшится самочувствие;
- Буллы заполнены серозной жидкостью с гноем, растут и после вскрываются, на их месте может образоваться открытая рана.
Щелевидное импетиго
Обычное импетиго, которое локализуется по краям рта. Иногда в уголках возле глаз или вблизи носа. Имеет и традиционное название «заеда».
Характеризуется:
- Появлением одной, реже нескольких фликтен;
- Обычно не распространяются даже при незначительном лечении;
- Не вызывает осложнений, хорошо поддается лечению;
- Очень редко переходит в хроническую форму, обычно при общем ослаблении организма.
Эритемато-сквамозная стрептодермия
Ее еще называют сухой стрептодермией. Протекает легко, обычно не требует применения антибиотиков.
Имеет следующие проявления:
- Обычно локализуется на коже лица, иногда на других частях тела;
- Имеет вид красных или темно-розовых пятен;
- Со временем покраснения исчезают, а кожа на месте пятен отшелушивается в виде белых чешуек.
Поверхностный панариций
Поражает фаланги пальцев в области возле ногтевой пластинки. Возникает при повреждении кожи пальцев либо при интенсивном расчесывании уже имеющегося импетиго и занесении стрептококка под ногти.
Отличительными признаками являются:
- Фликтены появляются вокруг ногтей, кожа воспаленная и весьма болезненная;
- Иногда без должного лечения может отторгнуться ногтевая пластинка;
- Для его профилактики достаточно при каждом, даже очень маленьком, повреждении пальцев рану нужно дезинфицировать.
Вульгарная эктима
Осложненная форма стрептодермии, возникающая в случаях, если защита кожи не справляется и стрептококк проникает в глубокие слои кожи.
Симптоматика:
- Имеет вид гнойной язвы, иногда их несколько;
- В основном формируется в области нижних конечностей;
- Иногда возникает после перенесения тяжелых вирусных или при некоторых хронических заболеваниях, затрагивающих обменные процессы человека;
- Обработку язв проводят вместе с антибиотикотерапией, а также применяют ряд мер общеукрепляющего характера.
Диагностика стрептодермии у детей
Для правильной постановки диагноза нужен опытный врач – детский дерматолог или педиатр. Специалист может с высокой точностью определить форму заболевания уже на этапе внешнего осмотра пациента.
Для того чтобы подтвердить диагноз, могут быть взяты мазки с кожи и проведен бактериологический посев. Зачастую при этом устанавливают чувствительность микроорганизмов к антибиотикам. Данная процедура позволяет в кратчайшие сроки начать грамотное лечение пациента.
При необходимости могут быть назначены дополнительные анализы:
- Изучение показателей крови;
- Проверка наличия гельминтов;
- Анализ мочи;
- Проверка крови на наличие ВИЧ;
- Проведение Реакции Вассермана – диагностика сифилиса;
- Анализ соотношения гормонов щитовидной железы.
От чего отличать стрептодермию?
Многие заболевания кожи, находясь на разных стадиях клинического развития, могут быть похожи на стрептодермию, в некоторых случаях отличить их лишь по внешнему виду становится практически невозможно.
В таких случаях проводят дополнительные анализы, а также смотрят за изменениями симптомов больного во времени. Желательно, чтобы этим занимался специалист, самостоятельная постановка диагноза, а также самолечение могут не только не помочь, а и навредить.
Необходимо отличать стрептодермию от следующих заболеваний:
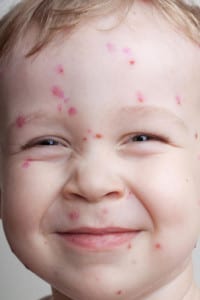 Пиодермия. Стрептодермия является ответвлением пиодермии, ведь любое кожно-гнойное воспаление в медицинской практике принято называть пиодермией. В случае стрептодермии фликтены прозрачные, заполненные серозной жидкостью, иногда с небольшой примесью гноя. Пиодермия схожа с вульгарным
Пиодермия. Стрептодермия является ответвлением пиодермии, ведь любое кожно-гнойное воспаление в медицинской практике принято называть пиодермией. В случае стрептодермии фликтены прозрачные, заполненные серозной жидкостью, иногда с небольшой примесью гноя. Пиодермия схожа с вульгарным
импетиго, но это не является серьезной проблемой, ведь в обоих случаях проводят бак. посев и подбор нужных антибиотиков. А до определения антибиотико-чувствительности используют неспецифические антибиотики, действующие на различные микроорганизмы. В статье на тему пиодермия у детей вы можете прочитать подробную информацию.- Аллергическая сыпь. На начальной стадии стрептодермия схожа с обычной аллергической сыпью, которая имеет вид прозрачных пузырьков. Это затрудняет раннее постановление диагноза, иногда нужно подождать несколько дней пока пузырьки (при стрептодермии) начнут лопаться. А это не очень удобно, потому для уточнения необходимо провести ряд анализов, или провести небольшой тест: слегка нажать пальцами на сыпь – при сыпи аллергического характера кожа, в месте нажатия, побелеет.
- Сифилитическая сыпь. Элементы сифилитической сыпи имеют более воспаленный вид, но определять их чисто визуально не очень практично. Потому, если у врача дерматолога возникают какие-то сомнения, он может назначить реакцию Вассермана.
- Ветряная оспа. Сыпь ветрянки начинается с головы, поэтому иногда ее принимают за стрептодермию. Но когда она распространятся по всему телу и у больного резко повышается температура, диагноз становится очевидным – ветрянка.
- Герпес. Герпес отличается от щелевидного импетиго тем, что при герпесе пузырьки созревают дольше, а после их созревания не образуются трещины. Другим отличием является то, что импетиго образуется в местах повреждения кожи. Здесь вы можете подробно узнать, что такое герпес у ребенка.
- Кандидоз уголков рта. При кандидозе на слизистой появляются изменения, похожие на таковые при молочнице, – маленькие белые точные высыпания.
Лечение стрептодермии у детей
[box type=»warning»] Заболевание является очень заразным и может быстро распространяться по телу, имея при этом неприятные симптомы. Потому лечить нужно всегда, даже если нет серьезных проявлений и кажется, что оно «пройдет само».[/box]Начать нужно с гигиены:
- Первое время нельзя купать или каким-либо другим образом смачивать пораженные участки кожи. Смачивание способствует распространению заболевания.
- Участки кожи, которые не были затронуты инфекцией, необходимо ежедневно протирать теплой водой или отваром лечебных трав.
- Смотреть, чтобы ребенок не касался и не чесал зараженные участки кожи, также врач может назначить препараты, уменьшающие зуд.
- У ребенка должны быть личные предметы обихода: полотенца, постельное белье, сменная одежда, посуда и столовые приборы. Их нужно регулярно обеззараживать.
- Игрушки необходимо мыть.
- Если ребенок поранился, то необходимо обеззаразить рану.
Здесь вы можете подробнее прочитать про лечение стрептодермии у взрослых.
Системное лечение
Системное лечение – способ воздействия на состояние пациента, при котором лекарственный препарат доставляется до всех тканей и органов человека по кровяному руслу. Оно влияет на весь организм и используется в основном в тяжелых случаях.
То есть в тех случаях, когда местное лечение оказывается недостаточно эффективным. При системной терапии врач должен следить за состоянием больного, ведь системное лечение может иметь и побочные эффекты.
Для системного лечения стрептодермии применяют различные антибиотики (в основном пенициллинового ряда, реже цефалоспорины или макролиды) и общеукрепляющие препараты, витамины и иммуномодуляторы.
Принять решение не использовать антибиотики пенициллинового ряда, врач может по нескольким причинам:
- Пациент недавно принимал антибиотики данной группы;
- Непереносимость таких антибиотиков;
- Микроорганизма устойчив к ним.
Антибиотики при стрептодермии
Применяют следующие группы антибиотиков:
- Антибиотики пенициллинового ряда: «Амоксициллин», «Аугментин», «Флемоксин Солютаб» и т.д.;
- Макролиды: «Фромилид», «Сумамед», «Азитрал», «Эритромицин» и т.д.;
- Цефалоспорины: «Ципрофлоксацин», «Цефалексим», «Панцеф» и т.д.
Местное лечение
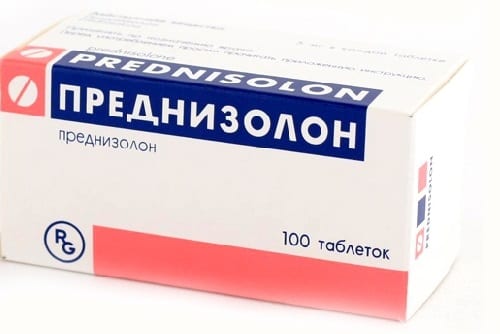
Местное лечение предусматривает обработку зараженного участка антисептиками, нанесение антибактериальных мазей, в крайних случаях — мазей с гормонами, и прикладыванием различных примочек.
 Рассмотрим некоторые из них:
Рассмотрим некоторые из них:
- Жидкие антисептики: зеленка, борная кислота, марганцовка, перекись водорода, фукорцин и другие;
- Антибактериальные мази: эритромициновая, тетрациклиновая, левомицетиновая, банеоциновая, цинковая и другие;
- Антибактериальные мази с гормонами: «Преднизолон», «Канизон плюс», «Лоринден С», «Тридерм» и другие.
По любым вопросам, связанным с выбором препаратов обращайтесь к специалистам.
Заключение
Практически при любом заболевании время играет против больного, поэтому чем раньше вы заметите признаки болезни и примете соответствующие меры, тем лучше. Не стесняйтесь обращаться за консультацией к врачу, самолечение не всегда приводит к нужному результату, в любом случае лучше лишний раз перестраховаться.





